病気について
橋本病・甲状腺機能低下症

橋本病
橋本病は、体を守るはずの免疫が少し「勘違い」して、自分の甲状腺を攻撃してしまうことから起こる病気です。こうした異常な免疫反応を「自己免疫」と呼びます。自己免疫により甲状腺に慢性の炎症が起こると、甲状腺が腫れてきたり、逆に縮んだりします。病気が進行すると、甲状腺ホルモンの分泌が低下してきます。
■原因と経過
甲状腺に自己免疫が起こる原因は、自己免疫を起こしやすい体質を遺伝的に持っていることがその根本です。そのような体質を持っている人に、出産や大きなストレス、免疫に影響する薬を服用した後、ヨードの過剰摂取などがきっかけとなって発病すると考えられています。
橋本病は成人女性の約10人に一人にみられる、比較的よくある病気ですが、そのうち甲状腺ホルモンが低下してくる人は4~5人に一人で、多くの方の甲状腺機能は正常に保たれています。
“甲状腺機能が正常であれば、体には何の異常もでませんし、治療も必要ありません”。ただし、将来甲状腺機能が低下してくる可能性がありますので、経過観察が必要です。経過観察中に約30%の方に何らかの甲状腺機能異常が見られます。しかし、その多くは一過性の異常で、治療が必要なまでに甲状腺機能が低下する人は4~5%です。
■甲状腺機能異常の症状
甲状腺機能低下症に進行すると、寒がり、便秘、体重増加、むくみ、関節痛、物忘れがひどいなどの症状が現れます。
一方、「無痛性甲状腺炎」と言って、一時的に甲状腺の炎症が強くなり、甲状腺からホルモンが漏れて高くなることがあります。その結果、汗かき、暑がり、手の震え、動悸、体重減少などの症状が現れます。また、頻度は低いですが、自己免疫の反応の変化によりバセドウ病が発症することもあります。
■経過観察
ごく軽い甲状腺機能低下症では自覚症状がないことも多いのですが、放っておくと動脈硬化のリスクにつながる場合があります。そのため、早めに変化に気づくことができるよう、6か月~1年に1回の定期チェックが大切です。
■食事、日常生活の注意
昆布などの海藻類を過剰にとったり、イソジンのうがいを毎日のように使用したりすると甲状腺機能が低下する可能性がありますので、過剰にはとらないようにしましょう。ただ、あまり神経質になる必要はありません。ごく普通の食事の範囲で海藻類をとるのは問題ありませんし、うがい薬も風邪の時に使用するのは全く問題ありません。それ以外の日常生活での注意は特にありません。普段どおりの生活をして差し支えありません。
妊娠予定の女性
妊娠中は、赤ちゃんを育てるために甲状腺の働きが普段よりも必要になります。橋本病の方はホルモンが少し不足しやすいため、妊娠が分かった時点で甲状腺機能を確認しておくと安心です。必要に応じて薬で甲状腺ホルモンを補うことで、健康な妊娠・出産が可能です。

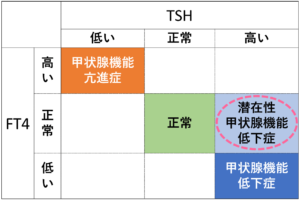
潜在性甲状腺機能低下症
潜在性甲状腺機能低下症とは、
FT4(フリーT4)は正常なのに、TSHだけが高い状態をいいます。体内の甲状腺ホルモンがわずかに不足し始めると、脳下垂体が TSH を増やして甲状腺を刺激し、甲状腺ホルモンの分泌量を正常に戻そうとしている状態です。女性と高齢者に多く、人口の約3〜15%にみられると報告されています。
■診断の流れ
潜在性甲状腺機能低下症は一過性の場合も多いので、2〜3か月後に再検査して変化が続くか確認します。
海藻類やイソジンうがい液に含まれるヨウ素を過剰に摂ると、甲状腺機能が低下することがありますので、そのような習慣のある方は、それらを控えたうえで再検査を行います。
■主な原因
- ・橋本病:診断は抗サイログロブリン抗体(TgAb)、抗甲状腺ペルオキシダーゼ抗体(TPOAb)の測定や超音波検査により行います。
- ・多発性嚢胞:中に液体がたまった嚢胞が甲状腺内に多数できているもので、超音波検査で診断します。
- ・原因が特定できない場合も珍しくありません。
■症状
この段階では無症状のことがほとんどですが、進行すると、だるさ、筋力低下、体重増加、冷え、便秘、気分の落ち込み、物忘れなどが現れることがあります。TSHが10μU/mL以上の場合は、狭心症・心筋梗塞・心不全・脳卒中などのリスクが高まると報告されています。
■治療方針
TSH 10以上
- ・70歳以下の方は、甲状腺ホルモン薬(チラーヂンS®)の服用を開始します。
- ・70歳を超える方は、投薬治療を行わずに6か月ごとの経過観察とします。ただし、甲状腺機能低下症による症状の疑われる方、原因が橋本病で進行の可能性のある方、FT4が基準範囲内でも低めの方、経過観察中にTSHが徐々に上昇してくる方に対してはチラーヂンS ®の服用をお勧めすることがあります。
TSH 7~10
- ・投薬治療を行わずに6か月~1年ごとの経過観察とします。
- ・甲状腺機能低下症による症状の疑われる方、70歳未満で高血圧症・脂質異常症・糖尿病などの心臓へのリスクを有する方、原因が橋本病で進行の可能性のある方に対してはチラーヂンS®の服用をお勧めすることがあります。
TSH 7未満
- ・投薬治療を行わずに6か月~1年ごとの経過観察とします。
- ・甲状腺機能低下症による症状の疑われる方は、チラーヂンS®の服用を試してみる場合があります。
チラーヂンS®は体内ホルモンと同じ成分で、適切量なら副作用はほぼありません。量が多すぎると動悸・手の震え・発汗などが起こるため、定期的な採血で服用量を調整します。

甲状腺機能低下症
甲状腺機能が低下すると、寒がり、便秘、体重増加、むくみ、物忘れがひどいなどの症状が現れます。検査では血液中の甲状腺ホルモン(FT4、FT3)が低下し、TSHが高くなります。症状の程度は個人差が大きく、はっきりとは自覚していない方もいますが、治療によって甲状腺機能が正常に回復すると、そのような方でも治療前に比べて体調がよくなることがたびたび認められます。治療は不足している甲状腺ホルモンを薬として補充します。
ただ明らかに低下している場合でも、一過性で自然に回復する場合があり、そのような可能性が疑われる場合は治療を開始せずに経過を見ることがあります。

■甲状腺ホルモン薬(チラーヂンS)による治療について
治療は合成甲状腺ホルモンであるT4製剤(商品名;チラーヂンS)を1日1回内服します。チラーヂンSは体内にもともとある甲状腺ホルモンと同じものであり、適正な量を内服している限りまず副作用はありません。過剰に内服すると、動悸がする、手足がふるえる、汗が出るなどの甲状腺ホルモン過剰の症状が現れますが、検査値をもとに量を調節している限りそのようなことは起こりません。
■甲状腺ホルモン薬(チラーヂンS)内服量の調節について
甲状腺ホルモン薬(チラーヂンS)は、甲状腺の状態に応じて服用量を個別に調節します。
通常の甲状腺機能低下症の場合
- チラーヂンSは通常、少量からはじめて少しずつ量を増やしていきます。一日に必要な量を最初から服用すると高齢者や狭心症などの心臓病のある方では危険なことがあります。他に病気のない若い方でははじめから十分な量で服用してもまず問題ありません。TSHが基準範囲内の値になるように内服量を調節します。
通常と異なる内服量の調節を行う場合
下記の方については、通常の甲状腺機能低下症の場合よりも多めの服用量にすることがあります。
- ・甲状腺腫瘍やバセドウ病で甲状腺を全て摘出した方
- ・アイソトープ治療や重度の橋本病などで甲状腺が萎縮した方
服用量を多めにする理由ですが、甲状腺ホルモンにはT4とT3(検査ではFT4とFT3)の2つの形態があり、体の中でホルモンとして働いているのは主としてT3です。通常の甲状腺機能低下症ではTSHが基準範囲内の値であればT3も適正な値になります。一方、上記の方では、TSHを基準範囲内にする通常の治療ではT3が不足した状態になることがあります。T3を充足させるにはFT3を基準範囲内に、TSHを基準範囲下限よりも少し低い値に調節する必要があります。このときFT4は基準範囲を超えて高くなることがありますが、問題ありません。なお、甲状腺がんの再発を予防する目的でTSHが0.1以下のさらに低い値になるように服用量を調節する場合もあります。

甲状腺ホルモン薬服用上の注意
薬として服用した甲状腺ホルモン薬と、甲状腺が体内で作る甲状腺ホルモンには違いはありませんので、甲状腺機能を正常にするのに必要な量を服用している限り副作用が出ることはまずありません。一方、甲状腺ホルモン薬の効きを悪くする食品や薬などの要因が知られています。これらが影響すると、甲状腺ホルモン薬をきちんと服用していても、その効きが悪くなることがあります。それらを下の表にまとめました。
表の中の1番のグループの食品や薬は時間をずらせばよいので、夕食時間と就寝時間までの間の時間が長い方は、甲状腺ホルモン薬は就寝前に服用するのがよいでしょう。起床時間から朝食時間までの間の時間が長い方は、起床時に服用するのがよいでしょう。それ以外の番号の薬については、服用時間をずらしても影響を軽くすることはできません。この場合は甲状腺ホルモン薬の服用量を調節することで甲状腺機能を正常にできますので、他の医療機関から処方されている薬も服用を続けてください。胃腸の病気による吸収の低下も服用量の調整で対処します。
表. 甲状腺ホルモン薬の効きを悪くする食品や薬などの要因
1. 消化管内で甲状腺ホルモン薬と結合してその吸収を妨げる
- ・高食物繊維食品: 野菜ジュース、青汁、ダイエット食品など
- ・コーヒー
- ・脂質異常症治療薬: コレスチミド、クエストラン
- ・胃薬: スクラルファート水和物、キャベジンUコーワ、ポラプレジンクなど
- ・貧血治療薬: 乾燥硫酸鉄やクエン酸第一鉄ナトリウムなどの鉄剤
- ・過敏性腸症候群治療薬: ポリカルボフィルカルシウム
- ・慢性腎不全の治療薬: 沈降炭酸カルシウム、セベラマー塩酸塩、ポリスチレンスルホン酸ナトリウム
2. 胃酸分泌低下による吸収不良
- ・胃薬: オメプラゾール、ランソプラゾール、ラベプラゾールナトリウムなど
- ・慢性胃炎などによる胃酸分泌低下
3. 吸収不良を起こす病気
- ・腸粘膜の病気や腸の切除後
4. 吸収を妨げるが、その仕組みは不明
- ・抗菌薬: シプロフロキサシン塩酸塩
- ・骨粗しょう症治療薬: ラロキシフェン塩酸塩
5. 甲状腺ホルモンの必要量が増加する
- ・妊娠
- ・女性ホルモン剤: 結合型エストロゲン、エストラジオール、エストリオール
6. 甲状腺ホルモンの分解を早める
- ・けいれん治療薬: フェニトイン、カルバマゼピン、フェノバルビタール
- ・結核治療薬: リファンピシン
7. T4からT3への代謝を減少させる
- ・抗不整脈薬: アミオダロン塩酸塩

